我国卫生改革发展30年巨变
- 2008-12-25 09:36
- 本站原创
- 佚名
党的十一届三中全会召开以来,我国卫生事业合着国家改革开放的步伐一同前进,卫生事业发展取得了骄人的成绩。
30年来,我国卫生改革发展紧紧围绕维护好、发展好人民群众健康权益,提高人民健康水平这个目标,针对不同时期出现的群众看病就医的突出问题,用改革的手段解决好发展中的问题和矛盾,取得了显著成就。30年来,卫生服务体系不断健全,群众获得服务的方便性明显改善;医疗保险筹资体系初步建立,群众因病致贫和因病返贫问题得到缓解;医药生产、流通、监管更加规范,群众基本药物需求得到满足;“中西医并重”方针得到落实,传统医学惠及更多百姓;卫生法制化建设深入推进,群众健康权益不断得到保障。城乡居民健康水平持续改善,人均期望寿命、婴儿死亡率、孕产妇死亡率3个国际公认的综合反映健康水平的重要指标,位居发展中国家前列,达到了中高收入国家的平均水平。
有关人士认为,改革开放的30年既是努力探索中国特色社会主义卫生发展道路的30年,也是卫生工作不断迎接挑战、克服困难、取得成效的30年。卫生工作积累了重要的历史经验,需要在今后工作中牢牢把握,并不断发扬。健康是人全面发展的基础,关系千家万户的幸福安康。必须坚持并加强党和政府对卫生工作的领导,用中国特色社会主义理论指导卫生改革发展,用改革发展的办法不断解决新矛盾、新问题。卫生工作必须服务于经济社会发展全局,把维护和保障人民群众健康权益作为最高使命;必须坚持公共医疗卫生的公益性质,将突出重点与统筹兼顾相结合,政府主导和引入市场机制相结合。


从1978年至2008年的30年间,我国卫生事业在不断的改革中破解矛盾和难题,其中有成功也有不足,但目标只有一个――维护百姓健康。在举国迎来改革开放30周年之际,记者搜集了一组医疗卫生领域有代表性的数字,并请卫生部统计信息中心副研究员钱军程进行了点评。
三大健康指标:彰显人民健康水平飞速提高
数字:1981年,我国人均期望寿命为67.9岁,婴儿死亡率为34.7%。;1991年,我国孕产妇死亡率为80/10万,2005年,我国人均期望寿命升至73岁,2007年,婴儿死亡率下降到15.3%。;2007年,我国孕产妇死亡率降至36.6/10万。
――摘自《2008中国卫生统计年鉴》
点评:
人均期望寿命、婴儿死亡率、孕产妇死亡率是国际上公认的衡量一个国家国民健康水平的三大指标,也是联合国千年发展目标确定的目标指标。30年间,我国人均期望寿命提高5岁,婴儿死亡率下降56%,孕产妇死亡率下降60%,是我国医药卫生事业巨大成就最好的见证。目前,我国已基本形成覆盖城乡的医药卫生服务体系,疾病防治能力不断增强,医疗保障覆盖人口逐步扩大,卫生科技水平迅速提高,人群健康水平明显改善,居民主要健康指标处于发展中国家前列。
解读:
人均期望寿命是衡量一个国家或地区社会经济发展水平及医疗卫生服务水平的指标,也是反映人口死亡率和各年龄别死亡率的综合指标。过去30年间,我国人口期望寿命由1975年的65.0岁增加到1981年的67.9岁、1990年的68.6岁、2000年的71.2岁、2005年的73.0岁。在期望寿命增量中,45.2%归因于60岁及以上老年人,39.6%归因于5岁以下儿童死亡率的下降。
根据《2008年世界卫生统计》报道,2006年世界平均期望寿命为67岁,其中高收入国家平均寿命为80岁,中低收入国家为71岁。目前,我国平均期望寿命比世界平均水平高6岁,比世界高收入国家低7岁。可以预见,随着我国社会经济的发展,人民生活水平的提高,以及医疗卫生保障体系的不断完善,我国人口的平均期望寿命有望进一步提高。
儿童死亡率是衡量一个国家或地区经济社会发展和卫生保健水平的重要指标。儿童死亡率有两个主要指标:婴儿死亡率和5岁以下儿童死亡率。上世纪90年代以来,我国婴儿死亡率由50.2%。下降到2005年的19.0%。、2007年的15.3%。;5岁以下儿童死亡率从1991年的61.0%。下降到2005年的22.5%。、2007年的18.1%。。2006年,全球5岁以下儿童死亡率为71%。,婴儿死亡率为49%。。与国际水平比较,我国婴儿死亡率和5岁以下儿童死亡率明显低于世界平均水平,城市地区尤其是东部沿海城市接近发达国家水平。
孕产妇死亡率是指年内每10万孕产妇的死亡人数。我国孕产妇死亡率从1990年80/10万到2007年36.6/10万,下降了54%,其中农村地区下降59%。孕产妇死亡率的下降,很大程度上取决于孕产妇系统管理率和住院分娩率的提高,尤其是农村地区。据世界卫生组织统计,2005年世界孕产妇死亡率为400/10万,其中,发达国家为9/10万、中高等收入国家为91/10万、中低等收入国家为180/10万、低收入国家为650/10万。对比分析,我国孕产妇死亡率虽然离经济发达的国家还有较大差距,但好于中高收入国家的平均水平。[NextPage]
卫生总费用:“两增一变”中的合理与不合理
数字:
1978年,我国卫生总费用合计110.21亿元,占国内生产总值(GDP)的3.02%,其中政府预算卫生支出35.44亿元,社会卫生支出52.25亿元,个人现金卫生支出22.52亿,所占比例分别为32.2%、47.4%、20.4%。2006年,我国卫生总费用激增到9843.34亿元,占GDP的4.67%,其中,政府预算卫生支出、社会卫生支出、个人现金卫生支出分别为1778.86亿元、3210.92亿元、4853.56亿元,占卫生总费用的比例为18.1%、32.6%、49.3%。
――摘自《2008中国卫生统计年鉴》
点评:
卫生总费用反映一国当年用于医疗卫生保健服务所消耗的资金总量,分为政府预算卫生支出、社会卫生支出、个人现金卫生支出三部分。政府预算卫生支出,指各级政府用于卫生事业的财政拨款,如卫生事业费、计划生育事业费等;社会卫生支出,指政府预算外社会各界对卫生事业的资金投入;个人现金卫生支出,指城乡居民用自己可支配的经济收入,接受各类医疗卫生服务时支付的现金。30年来,我国卫生经费总体表现为“两增一变”的趋势。两增,即卫生总费用大幅度增加,增加近80倍;卫生总费用占GDP的比例提高,提高1.5个百分点;一变,即政府预算卫生支出、社会卫生支出、个人现金卫生支出占卫生总费用的比例发生明显变化,政府预算明显下降,个人支出明显增加,政府投入由“大头”变“小头”,而个人支出则由“小头”变“大头”。
解读:
作为国际通行指标,卫生总费用包括其筹集、分配和功能等环节,被认为是了解一国卫生状况的最有效途径之一。一个国家的医疗卫生全部的资金来自哪里、如何分配、又流向何方?这是认识国情和医疗卫生制度的基础。30年间,我国卫生总费用的年平均增长速度接近12%,三部分比例变化极大,既合理也不合理。合理之处在于,随着社会经济生活水平的提高,快速增长的卫生总费用揭示了我国居民医疗保健需求的快速增长。不合理的地方在于,政府投入比重逐年下降。虽然政府对医疗卫生投入加大,所占GDP比例总体有所增加,但财政支出的增加和卫生费用总量的增加幅度并不平衡。卫生总费用总量增加更多来自于居民个人支付份额大增。
上世纪七八十年代,政府投入占医院收入的比重平均为30%以上,2000年这一比重下降到7.7%。2003年抗击非典,政府投入大幅度增加,也仅占8.4%。2003年全国卫生总费用为6584亿元,占GDP的4.85%,是30年来的“峰值”,但其中政府投入仅占17%,社会负担占27%,其余56%由居民个人支付。
政府投入水平畸低带来一系列问题。典型表现是公立医疗机构运行机制出现过度市场化倾向。一些医院靠贷款、融资购买高级医疗设备、修建病房大楼,相当一部分要靠患者负担的医疗费用来偿还,客观上导致看病贵、看病难。
卫生总费用构成比例的变化,在一定程度上反映出一段时期社会发展的特点。政府投入卫生占比1978年为32.2%,之后逐年下降,于2000年达到谷底15.5%后开始反弹。改革开放前期,政府指导思想以经济建设为中心。进入新世纪后,大力提倡科学发展观,社会全面协调可持续发展逐渐受到重视,卫生等社会事业发展也进入了一个新的时期。
卫生资源总量: 数量和质量双丰收
数字:
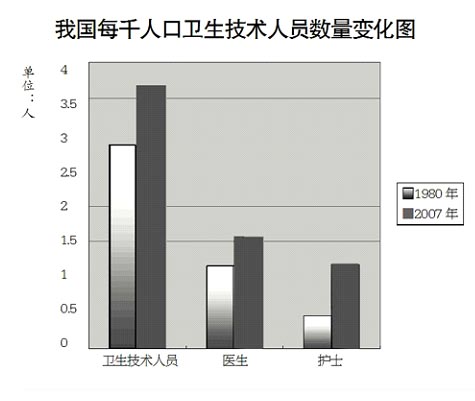
1978年,我国有卫生机构近17万家,其中医院9293家,中医院447家;2007年,上述数字分别为298408家、19852家、2720家。1980年,我国有卫生人员353万,其中卫生技术人员280万;2007年分别为590万、478万。1980年,我国每千人口卫生技术人员数2.85,医生数1.17,护士数0.47;2007年,分别为3.66、1.54、1.18。1978年,我国卫生机构床位数为204万张,2007年为370万张。
――摘自《2008中国卫生统计年鉴》
点评:
卫生资源是指人类进行卫生活动所使用的社会资源,是在一定社会经济条件下国家、社会和个人对卫生部门综合投资的客观指标。包括卫生人力资源、卫生财力资源、卫生物力资源、卫生信息资源、卫生技术资源等。它是一个国家在卫生领域投入的财力、物力、人力等的总和,是卫生事业发展的集中反映。30年来,我国卫生资源总量持续增加,卫生系统的服务和保障能力及技术水平得到极大提升,人民群众获得卫生服务的可及性不断提高。
解读:
上世纪70年代末,卫生资源严重短缺,导致“看病难、住院难、手术难”问题突出。30年来,我国医疗卫生资源持续增加,结构不断优化。2007年,全国医院床位总数比1978年增长81%,全国医疗卫生人员比1980年增长67%。目前,我国每千人口医生、护士(师)数虽然低于大多数发达国家水平,但已超过了亚洲地区平均水平,也超过了世界平均水平。
卫生人力资源是卫生事业发展的关键。目前,在所有卫生人员中,有194万执业医师和执业助理医师,135万注册护士。高层次卫生人才队伍逐步壮大,目前全国医药卫生界两院院士已达100余人,具有副高级以上技术职称的有23万余人。广大医疗卫生工作者以维护人民健康为己任,刻苦钻研、爱岗敬业、甘于奉献,为人民的健康事业作出了突出贡献。实践表明,医疗卫生队伍是国家和社会值得信赖的队伍,广大医疗卫生工作者的价值和贡献受到社会的认可和尊重。
必须看到,我国卫生队伍的现状与经济社会和卫生事业的发展要求仍有一定差距:卫生人力资源总量不少,但整体素质有待提高。卫生人力资源分布不合理,主要表现为城市卫生人才密集,农村卫生人才缺乏;东部地区人才密集,西部地区人才缺乏;大型医疗机构中人才密集,疾病预防控制机构、社区卫生服务机构人才缺乏。此外,农村、社区和西部地区卫生人才队伍以及职业化卫生管理干部队伍建设需要加强。未来一段时间,我国卫生人力资源开发与管理的重点是:适当增加卫生人员数量,重点调整卫生人力资源城乡分布、地域分布和专业分布,调整东西部卫生人才分布,加大西部卫生人才建设和东部支援西部的工作力度,鼓励、吸引高等医药院校毕业生面向农村、面向社区、面向西部就业服务。[NextPage]
医疗服务工作:医生忙了 效率高了
数字:
1981年,我国医院诊疗人次总数为10.53亿;2007年,这一数字为17.46亿,所有医疗机构总诊疗人次数超过28亿。1980年,我国医院入院人数为2247万,医院病床使用率为82.5%,2007年分别为6913万、78.2%。医生人均每日担负诊疗人次1990年为5.5,2007年为6.0。平均住院日1990年为14.1日,2007年为9.8日。
――摘自《2008中国卫生统计年鉴》
点评:
医疗总诊疗人次数、医院入院人数,医院病床使用情况、医生人均每日担负诊疗人次、平均住院日是衡量医疗服务工作效能的重要指标。前两者主要体现数量的变化,后者则展示效率的变化。上述指标30年来的变化说明,我国卫生资源总量持续增加,增加的资源并没有浪费,服务效率明显改善。